Лимфаденит у детей
Содержание статьи
Лимфаденит у детей — это воспалительная реакция лимфатических узлов в ответ на локальные или общие патологические процессы в организме. Серозный лимфаденит у детей протекает с увеличением, уплотнением, болезненностью лимфоузлов; гнойный лимфаденит сопровождается местными (гиперемией, отеком) и общими симптомами (резким ухудшением самочувствия, лихорадкой). Диагноз лимфаденита у детей устанавливается на основании клинического осмотра, общего анализа крови, УЗИ и пункции лимфоузлов. В лечении лимфаденита у детей применяется консервативная тактика (антибактериальная, десенсибилизирующая, дезинтоксикационная терапия, местные аппликации, УВЧ) или хирургическое вскрытие и дренирование гнойного очага с обязательной ликвидацией первичного источника инфекции.
Общие сведения
Лимфаденит у детей — инфекционный или неинфекционный воспалительный процесс в периферических органах лимфатической системы — лимфоузлах. Лимфадениту принадлежит одно из ведущих мест по частоте встречаемости в педиатрической практике, что обусловлено морфофункциональной незрелостью лимфатической системы ребенка. Чаще всего лимфаденит наблюдается у детей в возрасте от 1 до 6 лет и имеет более бурное течение, чем у взрослых. Лимфаденит у детей развивается вторично, осложняя течение основных инфекционно-воспалительных заболеваний, поэтому увеличение лимфатических узлов у ребенка может обнаруживаться различными детскими специалистами: врачом-педиатром, детским отоларингологом, детским стоматологом, детским хирургом, детским иммунологом, детским ревматологом и др.
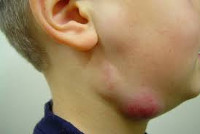
Лимфаденит у детей
Причины
Рост и развитие лимфоидных образований у детей продолжается до 6-10 лет; этот период связан с повышенной восприимчивостью к различным инфекционным агентам и недостаточной барьерно-фильтрационной функцией. Лимфоузлы, как элементы иммунной защиты, вовлекаются во все патологические процессы, протекающие в организме: распознавая и захватывая чужеродные частицы (бактерии, токсины, продукты распада тканей), они препятствуют их распространению из местного очага и попаданию в кровь.
Лимфаденит у детей чаще всего имеет неспецифический генез, его основными возбудителями являются гноеродные микроорганизмы, в первую очередь, стафилококки и стрептококки. При лимфадените у детей обычно имеется первичный очаг острого или хронического гнойного воспаления, из которого инфекция попадает в лимфоузлы с током лимфы, крови или контактным путем.
Более 70% случаев лимфаденита у детей связано с воспалительными процессами ЛОР-органов — тонзиллитом, синуситом, отитом. Лимфаденит у детей часто сопутствует инфекциям кожи и слизистых оболочек: фурункулам, пиодермии, гнойным ранам, экземе, стоматиту. Лимфаденит может осложнять течение различных бактериальных и вирусных инфекций у детей — скарлатины, дифтерии, ОРВИ, гриппа, паротита, ветряной оспы, кори. Наибольшее количество лимфаденитов у детей отмечается в осенне-зимний период вследствие увеличения числа инфекционных и обострения хронических заболеваний.
Лимфаденит у детей старше 6-7 лет может быть связан с воспалительными заболеваниями зубо-челюстной системы (пульпитом, периодонтитом, остеомиелитом). При этом нарастание симптомов лимфаденита у детей может происходить после затухания патологического процесса в первичном очаге. Причиной специфического лимфаденита у детей являются инфекционные заболевания с типичным для них поражением лимфатических узлов — туберкулез, инфекционный мононуклеоз, бруцеллез, актиномикоз, сифилис и др.
В некоторых случаях лимфаденит у детей может быть связан с заболеваниями крови (острыми и хроническими лейкозами), опухолями лимфоидной ткани (лимфосаркомой, лимфогрануломатозом), а также травматическим повреждением самих лимфоузлов. Лимфаденит обычно наблюдается у детей с лимфатико-гипопластическим диатезом, часто болеющих ОРВИ, имеющих в анамнезе сопутствующие герпесвирусные инфекции (ЦМВ, вирус Эпштейна-Барра) и хронические заболевания ЖКТ.
Классификация
В зависимости от типа возбудителя выделяют неспецифический и специфический лимфаденит у детей, который может иметь острое (до 2-х недель), подострое (от 2-х до 4-х недель) или хроническое (более месяца) течение. По характеру воспалительных изменений лимфатических желез у детей различают серозные (инфильтрационные), гнойные, некротические (с расплавлением узлов) лимфадениты и аденофлегмоны.
По очагу поражения лимфадениты у детей разделяют на регионарные (шейные, подчелюстные, подмышечные, паховые и т. д.) и генерализованные; по этиологическому фактору — одонтогенные (связанные с патологией зубо-челюстной системы) и неодонтогенные.
Симптомы
Как правило, при лимфадените у детей поражаются лимфоузлы в области лица и шеи (наиболее часто — подчелюстные и шейные с одной или обеих сторон, реже — околоушные, щечные, затылочные, заушные), в отдельных случаях — подмышечные, паховые.
Серозная стадия острого неспецифического лимфаденита у детей (1-3 сутки заболевания) проявляется болезненными, заметно увеличенными в размерах и плотно-эластичными на ощупь регионарными лимфоузлами, без потери их подвижности и развития местной кожной реакции. Общее состояние ребенка не нарушено, температура колеблется от нормальных до субфебрильных значений.
Переход острого лимфаденита в гнойную стадию (3-6 сутки заболевания) протекает с ярко выраженными местными признаками и резким ухудшением самочувствия детей. Наблюдаются признаки интоксикации: озноб, высокая температура (до 40ºС), головная боль, сильная слабость, отсутствие аппетита и нарушение сна. В области пораженных лимфоузлов возникают интенсивные тянущие или стреляющие боли, явления периаденита, местная гиперемия и отек кожи. Возможно развитие аденофлегмоны с появлением очагов флюктуации и выходом гнойного воспаления за пределы лимфоузла. Аденофлегмоны челюстно-лицевой области могут осложниться тромбозом кавернозного синуса, медиастинитом, сепсисом.
Хроническая форма лимфаденита у детей может развиться первично, если возбудителями являются слабовирулентные микроорганизмы, или стать продолжением острой формы заболевания. При хроническом течении вне обострения лимфоузлы увеличены, ограничены в подвижности, достаточно плотные, но безболезненные; самочувствие ребенка не нарушено; нагноение развивается редко. При наличии у ребенка очага хронической инфекции, длительно поддерживающего вялотекущий лимфаденит, лимфоузлы постепенно разрушаются и замещаются грануляционной тканью.
Туберкулезный лимфаденит у детей имеет продолжительное течение, ограничивается обычно шейной группой лимфоузлов, собранных в плотный, безболезненный, значительный пакет, похожий на ошейник. Туберкулезный лимфаденит у детей может осложняться казеозным распадом, образованием свищевых ходов, рубцовыми изменениями кожи.
Специфический лимфаденит, связанный с вакцинацией против туберкулеза («бецежеит»), может развиться у детей с низкой и измененной общей реактивностью, проявляясь хроническим кальцинирующим казеозным поражением подмышечных лимфоузлов. Генерализованный лимфаденит у детей отмечается при диссеминированном туберкулезе легких и хронической туберкулезной интоксикации; сопровождается характерным фиброзированием узлов («железы-камушки»).
Диагностика
Диагностика лимфаденита у детей включает тщательный физикальный осмотр, оценку клинической картины и анамнеза заболевания, исследование клинического анализа крови, УЗИ лимфатических узлов и ряд дополнительных дифференциально-диагностических исследований. Выявление лимфаденита у детей может потребовать обследования у врачей различных специальностей: педиатра, инфекциониста, детского отоларинголога, гематолога, хирурга, фтизиатра.
В ходе диагностики необходимо установить этиологию лимфаденита у детей, выявить первичный очаг гнойного воспаления. Вспомогательными методами выявления туберкулезного лимфаденита у детей служат туберкулиновые пробы, рентгенография грудной клетки, диагностическая пункция и бактериологический посев материала. При подозрении на онкологический процесс выполняется биопсия лимфатических узлов с цитологическим и гистологическим исследованием ткани.
Дифференциальная диагностика лимфаденитов различной локализации у детей проводится с опухолями слюнных желез, метастазами злокачественных новообразований, флегмоной, ущемленной паховой грыжей, остеомиелитом, системными заболеваниями (саркоидоз, лейкоз), диффузными заболеваниями соединительной ткани (ювенильный ревматоидный артрит, системная красная волчанка, дерматомиозит).
Лечение лимфаденита у детей
Лечение лимфаденита у детей определяется стадией, типом заболевания, степенью интоксикации и направлено на купирование инфекционно-воспалительных процессов в лимфоузлах и устранение первичного очага инфекции.
При остром серозном и хроническом неспецифическом лимфадените у детей применяют консервативную терапию, включающую антибиотики (цефалоспорины, полусинтетические пенициллины, макролиды), десенсибилизирующие средства, местное лечение (сухое тепло, компрессы с мазью Вишневского, УВЧ). Показаны общеукрепляющие препараты — кальция глюконат, аскорутин, витамины, иммуностимуляторы.
При отсутствии эффекта терапии или переходе лимфаденита в гнойную стадию, ребенка госпитализируют и проводят экстренное вскрытие, дренирование и санацию гнойного очага. В случае некротического лимфаденита у детей выполняют тщательный кюретаж полости, при необходимости производят удаление лимфоузла. В послеоперационном периоде показана комплексная противовоспалительная и дезинтоксикационная терапия. Лечение специфического туберкулезного лимфаденита у детей проводят в специализированных лечебных учреждениях.
Прогноз и профилактика
Прогноз лимфаденита у детей при своевременном адекватном лечении — благоприятный, при длительном хроническом течении возможно замещение лимфоидной ткани на соединительную; иногда в области пораженных лимфоузлов развивается нарушение лимфооттока (лимфостаз).
Предупреждение лимфаденита у детей заключается в устранении источников хронической инфекции, своевременном лечении зубов, травматических и гнойных поражений кожи и слизистых оболочек, повышении общей и местной сопротивляемости организма.
Источник
Лимфаденит у детей — ответная реакция детского организма на глобальный или локальные патологические процессы, выражающаяся в воспалении и увеличении лимфатических узлов. Различают гнойный и общий лимфаденит, для каждого из которых характерны свои особенности и симптоматика.
Что вызывает лимфаденит?
Причина лимфаденита у детей — это всегда проникшая в организм инфекция, чаще всего стафилококковая или пневмококковая, с которой иммунная система не в состоянии справиться. Так как лимфатические железы принимают непосредственное участие в защите организма, они реагируют на внедрение инфекции опуханием.
Факторы риска
Воспаление лимфоузлов занимает ведущее место в педиатрии по частоте возникновения. Способствуют развитию патологической реакции:
- подавленность иммунной системы;
- хронические гнойные воспаления горла и верхних дыхательных путей;
- частые контакты с больными (родственники, сверстники в детском саду).
Дети в возрасте до 10-12 лет болеют чаще.
Симптомы и клиническая картина лимфаденита у детей
Признаки лимфаденита у детей выражаются в значительном увеличении лимфатических узлов (в основном шейных и подчелюстных), иногда настолько, что это видно невооруженным глазом. При пальпации ребенок ощущает острую боль, внешние кожные покровы гиперемированы.
Симптомы лимфаденита у детей разнятся в зависимости от его вида.
Общий — имеют место признаки интоксикации, повышение температуры, озноб, ухудшение общего самочувствия, сонливость, слабость, головокружение, потливость и др.
Гнойный — вышеописанная симптоматика еще более выраженная, кожа в местах припухлости заметно покрасневшая, наблюдается усиление отека и локальных болей.
Проявления лимфаденита могут приобретать разную степень тяжести, в зависимости от возраста пациента, сложности и времени протекания заболевания (острый период может длиться от 2 до 4 недель).
Методы диагностики
Независимо от характера течения воспалительного процесса, диагностика лимфаденита включает следующие мероприятия:
- осмотр с пальпацией скоплений лимфоидных тканей;
- сбор анамнеза о первичном заболевании;
- общий анализ крови на лимфаденит для установления полной клинической картины;
- биопсия кожи или пункция воспаленных участков.
Какой врач лечит лимфаденит?
Лимфаденит у детей лечит врач-педиатр, опираясь на результаты диагностики. Но при прогрессировании недуга может понадобиться консультация отоларинголога, инфекциониста, а в особо тяжелых случаях — хирурга.
Схема лечения лимфаденита
Лечение лимфаденита у детей проводится с учетом степени интоксикации организма, формы болезни, ее стадии и остроты протекания, а также данных анамнеза.
Лечащий врач информирует родителей о том, как лечить лимфаденит у детей. Борьба с заболеванием основывается на подавлении основного очага инфекции с параллельным купированием воспаления и устранением тяжелой симптоматики, особенно лихорадки.
Основные методы лечения и противопоказания
Лечение проводится с использованием комплексного подхода и консервативных методов терапии.
Из медпрепаратов назначаются:
- антибиотики узкого или широкого спектра действия;
- пробиотики — для сохранения микрофлоры кишечника;
- антигистаминные препараты — для предотвращения аллергических реакций и уменьшения отечности тканей.
Физиотерапевтические методы представлены УВЧ и КВЧ-терапией, оказывающей противовоспалительное и антисептическое действие.
При серьезных нагноениях может потребоваться хирургическое вмешательство.
Противопоказания:
- подозрение на наличие опухолевого образования;
- нельзя делать теплые компрессы и греть зоны припухлостей.
Возможные осложнения
Осложнения при лимфадените у детей могут быть непредсказуемыми, но все они связаны с местом локализации воспаленного лимфоузла. Например, шейная припухлость сопровождается негативными последствиями для горла, подчелюстная может затрагивать зубы, воспаление близ паха провоцирует соответствующие недуги в этой области и т.д.
Хронический лимфаденит. Причины, симптомы, лечение
Диагноз хронический лимфаденит ставится при сроке течения заболевания свыше 30 дней. Причиной перехода недуга в эту фазу становится несоответствующее или несвоевременное лечение. Вне обострений симптоматика вялая. Возможны периоды обострений или прогрессирование болезни к тяжелым формам.
Меры профилактики
Профилактика лимфаденита заключается в избегании инфекционных заболеваний, предупреждении травмирования, своевременной антисептической обработке ран и санации очагов инфекции в организме (кариеса, тонзиллита), а также вскрытии гнойных образований (фурункулов и др.).
Источник
Эти загадочные узелки: почему у детей увеличиваются лимфоузлы?
Лимфатическая система — это важная часть иммунной системы организма. Она представлена сетью капилляров, расположенных по всему телу, наряду с кровеносными сосудами. Лимфатическая система собирает лимфу, особую жидкость, содержащую иммунные клетки и аналог плазмы. Капилляры нужны для того, чтобы сорбировать все потенциально опасные агенты из тканей тела и внутренних органов для последующего их уничтожения иммунной системой и обучения иммунных клеток борьбе с неприятелями.
По ходу лимфатических капилляров имеются лимфоузлы, образования округлой или овальной формы со сложным строением. Они обладают функциями биологических фильтров для аллергенов, микробных и вирусных частиц, а также своеобразными «учебными классами» для иммунных клеток — лимфоцитов разного типа, которые обучаются уничтожению опасных веществ.
Лимфоузлы у детей: норма и лимфаденопатия
Врачи знают, где расположены лимфоузлы у детей, и при осмотре ребенка те, что доступны для прощупывания и расположены близко под кожей, они тщательно изучают за счет пальпации и оценки размеров, подвижности и болезненности. Иногда сами родители нащупывают у малышей круглые образования под кожей, похожие на горошек или фасолины, чечевичные зернышки. Эти находки могут быть как единичными, так и по несколько штук группой, и тогда это становится поводом для немедленного похода к врачу.
Родители переживают по поводу реакций лимфоузлов и их увеличения, так как могли слышать о том, что подобное проявляется при инфекциях и онкологических поражениях. Но так ли это на самом деле? Прежде всего, стоит разобраться в терминах, так как в отношении увеличенных лимфоузлов можно встретить в речи врачей и карточках детей два варианта — лимфаденопатия и лимфаденит.
Разберемся в терминах
Для врачей эти термины вполне понятны, а вот родителей они могут пугать, если не понимать сути происходящего. Так, если говорить о лимфаденопатии — это увеличение лимфоузлов более допустимых по возрасту размеров в определенных зонах, не связанное с наличием видимых патологий и болезней. То есть ребенок внешне здоров, но лимфоузлы у него увеличены. Такое бывает в период после выздоровления от некоторых инфекций, при наличии очагов хронического воспаления, а также на фоне имеющихся особенностей конституции (лимфатико-гипопластическая аномалия конституции или диатез).
Лимфаденит — это увеличение лимфоузлов в силу их воспаления, как острого, так и хронического, что обычно сопровождается болезненностью, местными признаками воспаления — краснотой, отеком и спаянностью с окружающими тканями. Вызвано состояние может быть как некоторыми инфекциями и патологиями, так и травмами, поражениями самих узлов, а в некоторых случаях и неоплазиями.
Зачем нужны лимфоузлы ребенку?
Лимфатические капилляры и узлы как часть иммунной системы стоят на страже здоровья ребенка и защиты его от проникновения в органы и ткани чужеродных агентов. Лимфатические капилляры собирают от клеток и тканей жидкость, в том числе и содержащую опасные частицы, вирусы, микробные тела или грибки, паразитов.
Чтобы не давать заразе распространяться по всему телу и существенно вредить здоровью, по ходу капилляров имеются биологические фильтры — лимфоузлы. Внутри них созревают иммунные клетки лимфоциты, которые активно борются с инфекциями и опасными веществами, в том числе и аллергенами.
В норме они имеют размеры от просяного или чечевичного зерна до горошинки, при активной работе они могут увеличиваться в размерах, чтобы вместить в себя больше иммунных клеток и бороться с неприятелем. Расположены лимфоузлы поодиночке или группами, в зависимости от обширности и важности зоны, откуда они собирают лимфу.
Основные группы лимфоузлов, которые наиболее важны при обследовании ребенка — шейные и подчелюстные, под- и надключичные, подмышечные и паховые, а также мезентериальные (лимфоузлы по ходу кишечника) и внутригрудные. Последние две группы видны только при специальных исследованиях — рентгене или УЗИ.
Почему лимфоузлы становятся увеличенными?
Само по себе увеличение лимфоузлов — это не болезнь, это один из симптомов различных патологий, реакция иммунной системы. Обычно это кратковременный ответ на проникновение в тело различных инфекционных агентов, по мере подавления инфекции реакции устраняются. Но могут быть и длительные, а также генерализованные лимфаденопатии (увеличены лимфоузлы во многих областях тела или практически все). Причинами увеличения лимфоузлов можно назвать шесть основных факторов:
- Местное воспаление с инфекционным агентом (гнойные ранки, микробное или вирусное поражение),
- Системная инфекция как вирусного, так и микробного происхождения (например, краснуха, ветрянка или грипп),
- Патологии соединительной ткани или аутоиммунные болезни, когда поражаются отдельные элементы лимфоузлов,
- Аллергические процессы, гиперчувствительность как немедленного типа (редко), так и замедленного.
- Гранулематозная болезнь, наследственный дефект в определенных звеньях иммунитета,
- Опухолевые процессы и неоплазии, как относящиеся к кровеносной и лимфатической системе, так и к другим зонам.
Самые частые причины увеличения
Наиболее часто лимфоузлы реагируют на острые инфекции, особенно микробного происхождения. Так, это могут быть стафило- или стрептококковые поражения носоглотки, среднего уха и болезни зубов. Тогда обычно реагируют шейные, подчелюстные и заушные узлы. Реже могут быть увеличены лимфоузлы по причине заражения туляремией, бруцеллезом или туберкулезом. Тогда они увеличиваются до значительных размеров и длительно не уменьшаются. Из вирусных инфекций наиболее часто реагируют увеличением лимфоузлы на краснуху и фелиноз (болезнь кошачьей царапины). Могут временно увеличиться лимфоузлы на фоне вакцинации АКДС или КПК-вакциной.
Из длительно текущих и хронических инфекций, часто приводящих к лимфаденопатии, можно назвать хронические воспалительные процессы кожи (импетиго, стрептодермия), туберкулезное поражение и сепсис, а также цитомегалия и мононуклеоз, ветрянка и краснуха. После них лимфоузлы могут быть увеличенными несколько месяцев.
Опасные патологии
На фоне иммунодефицитов, в том числе и ВИЧ, типична генерализованная лимфаденопатия (увеличены практически все группы узлов), кроме того, реакции узлов дают неоплазии — лейкозы, лимфомы и болезнь Ходжкина, но такое у детей встречается редко, и имеются множественные проявления со стороны других органов и тканей. Определить их наличие можно при исключении всех возможных патологий и причин лимфаденопатии по результатам биопсии узлов, а также специфических исследований крови и пункций костного мозга.
Внимание родителей!
У малышей раннего возраста иммунная система еще несовершенна и ее созревание идет в первые годы жизни. Поэтому у некоторых малышей отдельные группы лимфоузлов в силу анатомических особенностей и функционирования могут выдаваться и прощупываться под кожей даже в норме. Особенно это касается области основания черепа, шеи и подчелюстной зоны. При этом узелки безболезненные, не спаяны с окружающими тканями и не склеены между собой, не мешают ребенку расти и развиваться. Если отсутствуют все возможные признаки инфекции, все анализы совершенно спокойны и дети растут и развиваются по нормативам, это может быть вариантом нормы. Но, значительное увеличение лимфоузлов более 2-3 см в диаметре обычно указывает на однозначную патологию, которую нужно искать и лечить. Чаще увеличенными бывают лимфоузлы у часто и длительно болеющих детей, полных и рыхлых малышей, а также аллергиков.
Источник